【新教授に聞く】「男性不妊」検査のハードルを下げ積極的な治療を
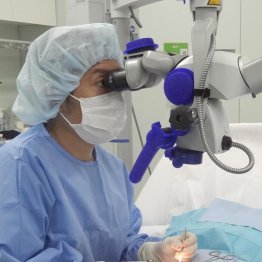
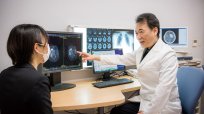
今年6月に創立100周年を迎える学校法人東邦大学。「自然・生命科学の知と学びの先導的学府」に向けた体制づくりが行われているなか、4月に新教授が誕生した。リプロダクションセンター(泌尿器科)の小林秀行教授だ。不妊治療が増えるなか、血液検査による男性不妊症リスクのAI予測モデルを開発するなど、男性不妊症診断のリーダーとして期待されている。抱負を聞いた。
──そもそもリプロダクションセンターとはどんな部門ですか?
「妊娠・出産を希望する男女に専門的かつ包括的に生殖医療を提供します。女性患者担当の婦人科と男性患者担当の泌尿器科に分かれるのが一般的で、東邦大学では1981年に日本で初めて男女総合の生殖医療担当のリプロダクションセンターを開設。私の担当する泌尿器科部門は主に男性不妊症と性機能障害の診療を行います」
──小林先生は泌尿器科部門の責任者としては三浦一陽先生、永尾光一先生の両名誉教授に続く3代目ですね。今後注力したい面を教えてください。
「一番の目標は、潜在的な男性不妊症患者に光を当てることです。いまも女性に不妊の原因を求める風潮が続いていますが、WHOによると原因の半数は男性にある。しかし、男性不妊検査に欠かせない精液検査は男性にとって心理的負担があります。また、正確な精液検査は採精室や専門の検査機器が必要ですが、備えている医療機関は少なく、気軽に応じることはできません。しかも検査を実施しても結果が出るまでに時間がかかる。これらを解消するには簡便なスクリーニングができる検査が必要なのです」
──なぜ時間がかかるのですか?
「男性不妊の8割は造精機能障害で、最も重症なタイプが無精子症です。精子は作られているのに通り道に問題がある閉塞性無精子症(OA)が全体の20%、通り道は問題ないのに精子が作られていない非閉塞性(NOA)が80%と言われています。どちらも診断には精液検査とホルモン検査が必要です。ところが、それを行う男性不妊症を専門に扱う泌尿器科の生殖医療専門医はわずか(2025年4月時点で全国83人=編集部調べ)。0人の府県も多い(同24府県)。検査を行う施設も限られています。結果、男性不妊検査は診断に時間がかかるのです」